札幌駅近く、大通り駅近くの小野百合内科クリニックです。健康診断でクレアチニンで異常値が出た方も多いのではないでしょうか。クレアチニンは、筋肉を動かすためのエネルギー源であるクレアチンが使われたあとに生じる老廃物です。私たちは日常生活の中で立つ、歩く、物を持つといった動作を絶えず行っていますが、そのたびに筋肉ではエネルギーが消費され、ほぼ一定の量のクレアチニンが作られます。このクレアチニンは血液中を流れ、最終的に腎臓に運ばれてろ過され、尿として体の外へ排泄されます。つまり、腎臓がしっかり働いているかどうかは、血液中にどれくらいクレアチニンが溜まっているかを見ることである程度推測することができます。血清クレアチニン値が高いという結果は、多くの場合、腎臓が老廃物を十分に処理できず、ろ過する力が落ちている可能性を示しています。ただし、筋肉量によっても数値は変わるため、単純に高いから即重症というわけではなく、年齢や性別、他の検査結果と組み合わせて評価していくことが大切です。

目次
クレアチニンの基準値とeGFRという考え方
クレアチニンの基準値は検査機関によって多少異なりますが、一般に男性はおよそ0.65〜1.0mg/dL前後、女性は0.46〜0.8mg/dL前後が目安とされています。これは男性の方が筋肉量が多い傾向にあり、同じ腎機能でもクレアチニンがやや高めになりやすいためです。一方で、数値が基準範囲内でも、以前よりじわじわと上がってきている場合には腎機能の低下が始まっていることもあるため、経年での変化を見ていくことが重要です。近年の健診結果では、クレアチニン単独ではなく、eGFRという指標が併記されることが増えています。eGFRは年齢、性別、クレアチニン値から算出した推定糸球体ろ過量で、腎臓が老廃物をどの程度ろ過できているかを点数化したようなイメージの指標です。一般にeGFRが60未満の状態が3か月以上続くと慢性腎臓病と診断される目安となり、40、30と低くなるにつれて腎機能の低下が進んでいる段階と考えます。クレアチニンが少し高めだと指摘された時には、このeGFRの値がどの程度かも合わせて確認すると、自分の腎臓の現在地がより具体的にイメージしやすくなります。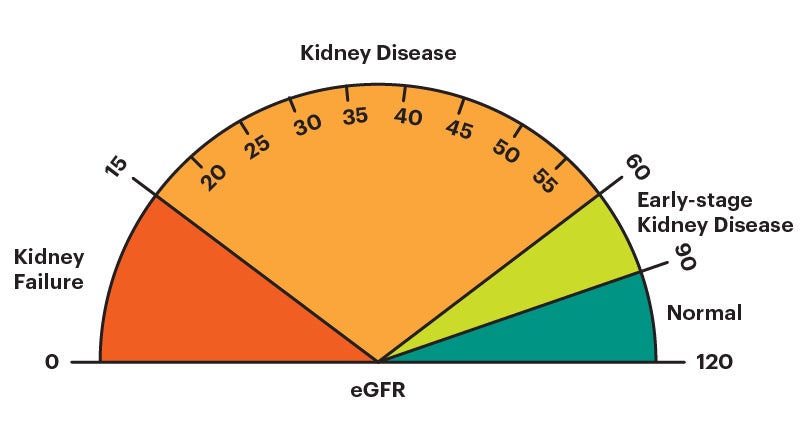
クレアチニンが高くなる原因。腎臓が悪い場合とそうでない場合
クレアチニンが高いと聞くと、多くの方はすぐに腎臓が悪くなったのではないかと不安になりますが、原因は大きく二つのパターンに分かれます。一つ目は、実際に腎臓のろ過機能が低下している場合です。高血圧や糖尿病、脂質異常症などの生活習慣病が長年続くと腎臓の血管が傷つき、慢性腎臓病として少しずつ腎機能が落ちていきます。また、膠原病などの免疫性疾患や遺伝性の病気、腎盂腎炎などの感染症、ロキソニンなど一部の鎮痛薬、抗がん剤など薬剤の影響で腎機能が低下することもあります。脱水や重い心不全で腎臓へ送られる血液が減ると、一時的にクレアチニンが上がることもあります。もう一つは、腎臓自体は悪くないのに見かけ上クレアチニンが高くなるケースです。筋肉量が多いスポーツ選手や筋トレ愛好家では、同じ腎機能でもクレアチニンがやや高めに出ることがあります。焼き肉など肉類を大量に食べた直後や、クレアチンのサプリメントを使用している場合にも、一時的に血清クレアチニンが上がることがあります。さらに、一部の薬がクレアチニンの排泄を邪魔して数値だけを押し上げることも知られています。このように、クレアチニンが高いからといって必ずしも腎臓が悪いとは限らないため、背景となる病気や内服薬、生活習慣を踏まえて総合的に判断する必要があります。
クレアチニンが高いときの症状と、放置した場合のリスク
クレアチニンが少し高い程度では、自覚症状がまったくないことがほとんどです。そのため健康診断で初めて異常を指摘され、本人はとても元気というケースがよく見られます。しかし、数値がじわじわと上がり、腎機能がさらに低下していくと、身体にはさまざまなサインが現れ始めます。むくみが出てくる、疲れやすい、食欲が落ちる、息切れしやすい、貧血が進む、血圧が高くなるといった症状が代表的です。さらに進行すると、血液中の老廃物や余分な水分が処理しきれなくなり、吐き気やかゆみ、息苦しさが強くなるなど、日常生活が大きく制限される段階に至ることもあります。こうした状態を放置してしまうと、やがて腎不全となり、人工透析や腎移植が必要になる可能性が高くなります。慢性腎臓病は一度進行すると元に戻すことが難しいため、症状が出てから慌てるのではなく、クレアチニンやeGFRの軽度の変化が見られた段階で早期に対応を始めることが何より大切です。
クレアチニンが高いときに行う検査。血液と尿と画像で総合評価
クレアチニンの値だけでは腎臓の状態を詳細に評価することはできないため、通常は他の検査と組み合わせて原因や病状の程度を調べていきます。血液検査では、クレアチニンに加えてeGFR、尿素窒素、電解質(ナトリウム、カリウム、リンなど)、貧血の有無を示すヘモグロビン値などを確認します。筋肉量の影響を受けにくい腎機能の指標としてシスタチンCを追加で測定することもあり、特に筋肉量が少ない高齢者や、逆に筋肉量が多い方の腎機能評価に役立ちます。尿検査では、尿タンパクや尿潜血が重要なポイントです。タンパクが持続的に出ている場合は、腎臓のフィルターである糸球体が傷んでいる可能性が高く、血尿を伴う場合は別の腎炎や尿路の病気が隠れていることもあります。必要に応じて腎臓のエコー検査を行い、腎臓の大きさ、形、表面の凹凸、結石や嚢胞の有無などを確認します。エコーは痛みや放射線被曝のない安全な検査であり、外来でも気軽に実施することができます。こうした検査を組み合わせることで、慢性腎臓病なのか、急性の変化なのか、免疫性疾患が疑われるのかといった方向性が見えてきます。
クレアチニンを下げるというより、腎臓をこれ以上悪くしない生活習慣
一度低下した腎機能を元通りに回復させることは現時点では難しく、クレアチニンの数値だけをぐっと下げる特効薬のようなものはありません。そのため治療の目的は、数値を無理に下げようとすることではなく、腎臓のダメージをこれ以上進めないことにあります。生活の中で最も重要なのは食事と血圧・血糖の管理です。食事では塩分を控えることが基本で、目標は1日6グラム未満が目安になります。加工食品や外食はどうしても塩分が多くなりやすいため、だしや香辛料、レモンなどの酸味、薬味を上手に使って薄味でもおいしく感じられる工夫が役立ちます。タンパク質は取り過ぎると老廃物が増えて腎臓への負担が増える一方で、減らしすぎると筋肉量が落ちてしまうため、病期に応じて医師や管理栄養士と相談しながら適切な量を調整していきます。さらに、血圧をしっかりコントロールすることは腎臓を守る上で非常に重要です。必要に応じてRAS系阻害薬とよばれる降圧薬を用いることで、単に血圧を下げるだけでなく糸球体の負担を軽減する効果が期待できます。糖尿病がある場合には、血糖コントロールを整えることも不可欠で、SGLT2阻害薬など腎臓への保護作用が確認されている薬を使用するケースも増えています。禁煙や体重管理も動脈硬化を抑えるうえで大切な要素です。

まとめ。数値だけに振り回されず、早めに医師へ相談を
クレアチニンは、腎臓の働きを知るうえで欠かせない指標ですが、数値だけを見て一喜一憂する必要はありません。筋肉量や食事、薬などさまざまな要因で上下しうる指標であり、本当に腎臓の機能が落ちているのかどうかは、eGFRや尿検査、エコー検査などを組み合わせて初めて見えてきます。大切なのは、健康診断でクレアチニンが少し高めと言われた段階で放置せず、一度医療機関で現状の評価を受けることです。そして、生活習慣病や薬の影響がないかを確認し、必要に応じて減塩や適切なタンパク質の摂取、無理のない運動、血圧や血糖の管理といった具体的な行動につなげていきます。インターネット上にはさまざまな情報があふれており、自己判断で極端な食事制限やサプリメントに走ってしまうと、かえって体調を崩したり腎臓に負担をかけたりすることもあります。クレアチニンが高いと指摘されたときこそ、一人で悩みを抱え込まず、腎臓をよく知る医師や管理栄養士と一緒に、自分に合ったペースで腎臓を守る方法を考えていくことが、将来の健康につながります。
いかがだったでしょうか。また次のブログでお会いしましょう
札幌駅近く、大通駅近くの小野百合内科クリニック


